こどもの視力は
こどもが知らないうちに
失われる

こどもたちがうつむかない未来のために
私たちは、こどもの視力を守りたい
いま便利なデジタル生活と引き換えに、重い負担が目にかかる「超近視時代」が到来しています。しかし近視になるかどうかは、幼児期や学童期の環境が関係してくることが徐々に明らかになってきました。「視力低下は防げる」。そのことを私たちは世の中に発信していくことで、超近視時代を生きていくこどもたちの目を守るための支援を進めています。
For the future of our children.
-

Information platform
クリニックWEBサイト制作実績を元に
情報プラットフォームの作成 -

Information distribution
近視やこどもの目の健康に必要な
情報を配信していくこと -

Information bridge
こどもの視力低下や失明から守ってくれる
ドクターと患者さんの架け橋
こどもの視力を守るための目的別ガイド
-
OBJECTIVE - 01
近視を「知る」
そもそもなぜ近視になるのか、またどんな症状があるのかなどについて、詳しく知っていきましょう。
-
OBJECTIVE - 02
近視を「検査する」
さまざまな検査を通して「見え方に異常がないか」「眼の構造・機能に異常がないか」を調べられます。
-
OBJECTIVE - 03
近視を「対策する」
近年では近視の進行を抑制したり、予防するための方法が次々に出てきています。
01近視を「知る」
近視は「近くはよく見えるのに、遠くはぼやける」という状態のことであるのはご存知だと思います。
そこで、まずはそもそも近視とは何なのか、どうしてそのような状態になるのかを知っていきましょう。
-

近視について知る
そもそもなぜ近視になるのか、またどんな症状があるのかなどについて、詳しく知っていきましょう。
-

近視を引き起こす原因を知る
近視になる原因としては、「遺伝的要因」と「環境要因」とが考えられています。
-

近視の症状の程度を知る
近視の中でもその症状の程度には差があり、「度数」という単位で表されます。
近視から派生する疾患の例
- 緑内障
- 近視性
視神経症 - 網膜剥離
など
02近視を「検査する」
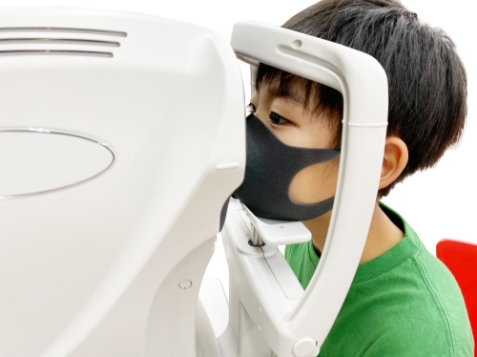
眼のどこかに異常や疲労が出ると、視界にさまざまな支障が出てきます。ぼやけて見えたり歪みを感じたり、時にはものが二重に見えることもあります。こどもたちの眼にどのような異常が起こっているかを正しく把握するために、眼科で検査を受けることはとても大切です。
検査には「見え方に異常がないかの検査」と「眼の構造や機能に異常がないかの検査」とがあります。こどもの視界を守るために、定期的に検査を受けることが必要なのです。
03近視を「対策する」
近視になってしまってすでに見えづらさを感じてしまっているこども、そして今はまだよく見えているこども。
それぞれに応じた近視への対策方法があります。
ABOUT US
私たち株式会社ゼロメディカルは、
こどもの未来のために活動をしています。
当社事業の中核はクリニックの経営コンサルティングです。各医院の経営課題を解決することで、永く良質な治療を継続できるよう支援に取り組んで参りました。また各医院の経営をサポートするなかで、さまざまな社会的な課題に直面し、企業の社会的責任・未来への貢献として福祉活動にも力を注いできました。特に現在注目しているのが「子どもたちの視力低下」です。
医師の方々とのミーティングで現状の深刻さを知り、実際に視力低下に気付くのが遅れたり、うまく言葉で主張できなかったりする子を福祉現場でも数多く見てきました。 そこで関連する医療機関の方々と共に「視力低下を防ぐための情報発信」をさまざまな媒体で展開しています。親や大人たちが正しい情報を得ることで、眼科の早期受診につながり、一人でも多くの子どもたちの眼を守りたいと考えています。当社は今後もさまざまな分野の方々と協業し、子どもたちの未来を創造するサポートをしていく所存です。